<앵커 멘트>
100세 수명시대가 열리면서 여든을 넘기고도 수술 받고 수명을 연장하는 어르신들이 많아졌습니다.
가벼운 수술만 그런게 아니라 심장수술, 암수술도 늘었는데 이충헌 의학전문기자가 실태를 취재했습니다.
<리포트>
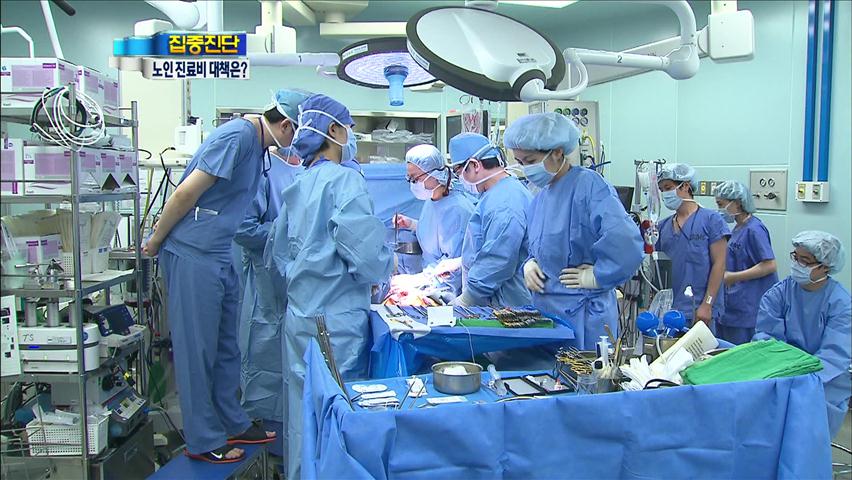
이제 여든 살, 판막질환으로 5일 전 심장수술을 받았습니다.
말하는 데 아무런 지장이 없을 정도로 회복도 빠릅니다.
<인터뷰> 이경(심장판막 수술 환자) : "숨이 막혀서 혼났어요. 그런데, 지금은 숨도 마음대로 쉬고 몸도 마음대로 움직이고..."
이 84세 남성도 심장 판막 수술을 받고 10년째 건강하게 생활하고 있습니다.
<인터뷰> 최갑석(10년 전 심장판막 수술) : "주말 농장도 하고, 비교적 내 나이에 비해선 운동을 많이 한다고 생각해요."
나이가 들면 흔한 질병 가운데 하나가 심장 판막이 굳어 열리질 않는 대동맥판막협착증입니다.
이처럼 수술을 받지 않으면 대동맥판막협착증은 2년 생존율이 50%, 5년 생존율이 30%에 머무는 치명적인 질환입니다.
삼성서울병원의 조사 결과 지난해 대동맥판막협착증으로 심장 수술을 받은 환자의 17%가 80세 이상이었습니다.
고령이라도 수술을 받으면 5년 생존율이 94%에 이릅니다.
<인터뷰> 박표원(삼성서울병원 흉부외과 교수) : "수술중에 심장을 보호하는 방법, 마취하는 방법, 그리고 수술 후 환자 관리하는 방법이 많이 향상돼..."
다른 질환도 마찬가집니다. 85세 이상 노인 수술 건수가 5년 새 두 배 가까이 늘었습니다.
지난해 말엔 102세 할머니가 성공적으로 대장암 수술을 받아 100세 암 수술 시대를 열기도 했습니다.
KBS 뉴스 이충헌입니다.
<앵커 멘트>
수술받는 고령 노인들이 늘면서 2006년 3,200억 원이던 85세 이상 노인 진료비는 2010년에 1조 원을 넘겼습니다.
바꿔 말하면 고령화가 의료비 증액으로 연결되는 셈인데요.
문제는 현재의 보건 의료체제 갖고는 감당하기 힘들 정도라는 겁니다.
한승복 기자가 취재했습니다.
<리포트>
서울의 한 관절 전문병원, 환자의 70%가 쉰 살 이상입니다.
수술을 받은 환자들은 더 고령입니다.
평균 나이가 71살.
삶의 질을 중시하게 되면서 고령 노인들도 적극적으로 치료를 받는 겁니다.
<인터뷰> 이종열(정형외과 전문의) : "10년 전만 해도 60,70대가 많으셨는데 요즘은 80대 환자도 굉장히 많이 늘었고 앞으로 많이 늘 추세라고 생각하고 있습니다."
노인 환자는 대부분 만성질환을 서너 개씩 갖고 있어서 치료비와 약제비가 많이 들고, 요양서비스 비용 등 진료비 외의 지출도 많습니다.
이 때문에 2020년이면 건강보험 진료비는 111조 원, 정부 지출을 합한 국민의료비는 251조 원까지 늘어나 현재의 3배에 이를 것으로 추산됩니다.
결론적으로 생산인구가 계속 주는 상황에서 현재의 건강보험 재정구조로는 급격한 의료비 상승을 지탱할 수 없다는 얘기입니다.
이미 고령화를 겪은 일본도 의료 소비자의 보험료를 큰 폭으로 올려서 보험제도를 개혁하고 있습니다.
<인터뷰> 장영식(박사/한국보건사회연구원) : "현재의 재원조달 방식으로는 감당할 수 없기 때문에 보험료 인상이나 조세부담 등과 같은 근본적인 대책이 요구되는 상황입니다."
특히 어떤 형태로든 개인의 비용부담이 증가할 수밖에 없어서 보험 제도 개혁을 위한 사회적 공감대 형성이 시급한 과제가 되고 있습니다.
KBS 뉴스 한승복입니다.
100세 수명시대가 열리면서 여든을 넘기고도 수술 받고 수명을 연장하는 어르신들이 많아졌습니다.
가벼운 수술만 그런게 아니라 심장수술, 암수술도 늘었는데 이충헌 의학전문기자가 실태를 취재했습니다.
<리포트>
이제 여든 살, 판막질환으로 5일 전 심장수술을 받았습니다.
말하는 데 아무런 지장이 없을 정도로 회복도 빠릅니다.
<인터뷰> 이경(심장판막 수술 환자) : "숨이 막혀서 혼났어요. 그런데, 지금은 숨도 마음대로 쉬고 몸도 마음대로 움직이고..."
이 84세 남성도 심장 판막 수술을 받고 10년째 건강하게 생활하고 있습니다.
<인터뷰> 최갑석(10년 전 심장판막 수술) : "주말 농장도 하고, 비교적 내 나이에 비해선 운동을 많이 한다고 생각해요."
나이가 들면 흔한 질병 가운데 하나가 심장 판막이 굳어 열리질 않는 대동맥판막협착증입니다.
이처럼 수술을 받지 않으면 대동맥판막협착증은 2년 생존율이 50%, 5년 생존율이 30%에 머무는 치명적인 질환입니다.
삼성서울병원의 조사 결과 지난해 대동맥판막협착증으로 심장 수술을 받은 환자의 17%가 80세 이상이었습니다.
고령이라도 수술을 받으면 5년 생존율이 94%에 이릅니다.
<인터뷰> 박표원(삼성서울병원 흉부외과 교수) : "수술중에 심장을 보호하는 방법, 마취하는 방법, 그리고 수술 후 환자 관리하는 방법이 많이 향상돼..."
다른 질환도 마찬가집니다. 85세 이상 노인 수술 건수가 5년 새 두 배 가까이 늘었습니다.
지난해 말엔 102세 할머니가 성공적으로 대장암 수술을 받아 100세 암 수술 시대를 열기도 했습니다.
KBS 뉴스 이충헌입니다.
<앵커 멘트>
수술받는 고령 노인들이 늘면서 2006년 3,200억 원이던 85세 이상 노인 진료비는 2010년에 1조 원을 넘겼습니다.
바꿔 말하면 고령화가 의료비 증액으로 연결되는 셈인데요.
문제는 현재의 보건 의료체제 갖고는 감당하기 힘들 정도라는 겁니다.
한승복 기자가 취재했습니다.
<리포트>
서울의 한 관절 전문병원, 환자의 70%가 쉰 살 이상입니다.
수술을 받은 환자들은 더 고령입니다.
평균 나이가 71살.
삶의 질을 중시하게 되면서 고령 노인들도 적극적으로 치료를 받는 겁니다.
<인터뷰> 이종열(정형외과 전문의) : "10년 전만 해도 60,70대가 많으셨는데 요즘은 80대 환자도 굉장히 많이 늘었고 앞으로 많이 늘 추세라고 생각하고 있습니다."
노인 환자는 대부분 만성질환을 서너 개씩 갖고 있어서 치료비와 약제비가 많이 들고, 요양서비스 비용 등 진료비 외의 지출도 많습니다.
이 때문에 2020년이면 건강보험 진료비는 111조 원, 정부 지출을 합한 국민의료비는 251조 원까지 늘어나 현재의 3배에 이를 것으로 추산됩니다.
결론적으로 생산인구가 계속 주는 상황에서 현재의 건강보험 재정구조로는 급격한 의료비 상승을 지탱할 수 없다는 얘기입니다.
이미 고령화를 겪은 일본도 의료 소비자의 보험료를 큰 폭으로 올려서 보험제도를 개혁하고 있습니다.
<인터뷰> 장영식(박사/한국보건사회연구원) : "현재의 재원조달 방식으로는 감당할 수 없기 때문에 보험료 인상이나 조세부담 등과 같은 근본적인 대책이 요구되는 상황입니다."
특히 어떤 형태로든 개인의 비용부담이 증가할 수밖에 없어서 보험 제도 개혁을 위한 사회적 공감대 형성이 시급한 과제가 되고 있습니다.
KBS 뉴스 한승복입니다.
■ 제보하기
▷ 카카오톡 : 'KBS제보' 검색, 채널 추가
▷ 전화 : 02-781-1234, 4444
▷ 이메일 : kbs1234@kbs.co.kr
▷ 유튜브, 네이버, 카카오에서도 KBS뉴스를 구독해주세요!
- [집중진단] 초고령 수술시대…진료비 급증, 대안은?
-
- 입력 2012-07-09 22:02:08
<앵커 멘트>
100세 수명시대가 열리면서 여든을 넘기고도 수술 받고 수명을 연장하는 어르신들이 많아졌습니다.
가벼운 수술만 그런게 아니라 심장수술, 암수술도 늘었는데 이충헌 의학전문기자가 실태를 취재했습니다.
<리포트>
이제 여든 살, 판막질환으로 5일 전 심장수술을 받았습니다.
말하는 데 아무런 지장이 없을 정도로 회복도 빠릅니다.
<인터뷰> 이경(심장판막 수술 환자) : "숨이 막혀서 혼났어요. 그런데, 지금은 숨도 마음대로 쉬고 몸도 마음대로 움직이고..."
이 84세 남성도 심장 판막 수술을 받고 10년째 건강하게 생활하고 있습니다.
<인터뷰> 최갑석(10년 전 심장판막 수술) : "주말 농장도 하고, 비교적 내 나이에 비해선 운동을 많이 한다고 생각해요."
나이가 들면 흔한 질병 가운데 하나가 심장 판막이 굳어 열리질 않는 대동맥판막협착증입니다.
이처럼 수술을 받지 않으면 대동맥판막협착증은 2년 생존율이 50%, 5년 생존율이 30%에 머무는 치명적인 질환입니다.
삼성서울병원의 조사 결과 지난해 대동맥판막협착증으로 심장 수술을 받은 환자의 17%가 80세 이상이었습니다.
고령이라도 수술을 받으면 5년 생존율이 94%에 이릅니다.
<인터뷰> 박표원(삼성서울병원 흉부외과 교수) : "수술중에 심장을 보호하는 방법, 마취하는 방법, 그리고 수술 후 환자 관리하는 방법이 많이 향상돼..."
다른 질환도 마찬가집니다. 85세 이상 노인 수술 건수가 5년 새 두 배 가까이 늘었습니다.
지난해 말엔 102세 할머니가 성공적으로 대장암 수술을 받아 100세 암 수술 시대를 열기도 했습니다.
KBS 뉴스 이충헌입니다.
<앵커 멘트>
수술받는 고령 노인들이 늘면서 2006년 3,200억 원이던 85세 이상 노인 진료비는 2010년에 1조 원을 넘겼습니다.
바꿔 말하면 고령화가 의료비 증액으로 연결되는 셈인데요.
문제는 현재의 보건 의료체제 갖고는 감당하기 힘들 정도라는 겁니다.
한승복 기자가 취재했습니다.
<리포트>
서울의 한 관절 전문병원, 환자의 70%가 쉰 살 이상입니다.
수술을 받은 환자들은 더 고령입니다.
평균 나이가 71살.
삶의 질을 중시하게 되면서 고령 노인들도 적극적으로 치료를 받는 겁니다.
<인터뷰> 이종열(정형외과 전문의) : "10년 전만 해도 60,70대가 많으셨는데 요즘은 80대 환자도 굉장히 많이 늘었고 앞으로 많이 늘 추세라고 생각하고 있습니다."
노인 환자는 대부분 만성질환을 서너 개씩 갖고 있어서 치료비와 약제비가 많이 들고, 요양서비스 비용 등 진료비 외의 지출도 많습니다.
이 때문에 2020년이면 건강보험 진료비는 111조 원, 정부 지출을 합한 국민의료비는 251조 원까지 늘어나 현재의 3배에 이를 것으로 추산됩니다.
결론적으로 생산인구가 계속 주는 상황에서 현재의 건강보험 재정구조로는 급격한 의료비 상승을 지탱할 수 없다는 얘기입니다.
이미 고령화를 겪은 일본도 의료 소비자의 보험료를 큰 폭으로 올려서 보험제도를 개혁하고 있습니다.
<인터뷰> 장영식(박사/한국보건사회연구원) : "현재의 재원조달 방식으로는 감당할 수 없기 때문에 보험료 인상이나 조세부담 등과 같은 근본적인 대책이 요구되는 상황입니다."
특히 어떤 형태로든 개인의 비용부담이 증가할 수밖에 없어서 보험 제도 개혁을 위한 사회적 공감대 형성이 시급한 과제가 되고 있습니다.
KBS 뉴스 한승복입니다.
100세 수명시대가 열리면서 여든을 넘기고도 수술 받고 수명을 연장하는 어르신들이 많아졌습니다.
가벼운 수술만 그런게 아니라 심장수술, 암수술도 늘었는데 이충헌 의학전문기자가 실태를 취재했습니다.
<리포트>
이제 여든 살, 판막질환으로 5일 전 심장수술을 받았습니다.
말하는 데 아무런 지장이 없을 정도로 회복도 빠릅니다.
<인터뷰> 이경(심장판막 수술 환자) : "숨이 막혀서 혼났어요. 그런데, 지금은 숨도 마음대로 쉬고 몸도 마음대로 움직이고..."
이 84세 남성도 심장 판막 수술을 받고 10년째 건강하게 생활하고 있습니다.
<인터뷰> 최갑석(10년 전 심장판막 수술) : "주말 농장도 하고, 비교적 내 나이에 비해선 운동을 많이 한다고 생각해요."
나이가 들면 흔한 질병 가운데 하나가 심장 판막이 굳어 열리질 않는 대동맥판막협착증입니다.
이처럼 수술을 받지 않으면 대동맥판막협착증은 2년 생존율이 50%, 5년 생존율이 30%에 머무는 치명적인 질환입니다.
삼성서울병원의 조사 결과 지난해 대동맥판막협착증으로 심장 수술을 받은 환자의 17%가 80세 이상이었습니다.
고령이라도 수술을 받으면 5년 생존율이 94%에 이릅니다.
<인터뷰> 박표원(삼성서울병원 흉부외과 교수) : "수술중에 심장을 보호하는 방법, 마취하는 방법, 그리고 수술 후 환자 관리하는 방법이 많이 향상돼..."
다른 질환도 마찬가집니다. 85세 이상 노인 수술 건수가 5년 새 두 배 가까이 늘었습니다.
지난해 말엔 102세 할머니가 성공적으로 대장암 수술을 받아 100세 암 수술 시대를 열기도 했습니다.
KBS 뉴스 이충헌입니다.
<앵커 멘트>
수술받는 고령 노인들이 늘면서 2006년 3,200억 원이던 85세 이상 노인 진료비는 2010년에 1조 원을 넘겼습니다.
바꿔 말하면 고령화가 의료비 증액으로 연결되는 셈인데요.
문제는 현재의 보건 의료체제 갖고는 감당하기 힘들 정도라는 겁니다.
한승복 기자가 취재했습니다.
<리포트>
서울의 한 관절 전문병원, 환자의 70%가 쉰 살 이상입니다.
수술을 받은 환자들은 더 고령입니다.
평균 나이가 71살.
삶의 질을 중시하게 되면서 고령 노인들도 적극적으로 치료를 받는 겁니다.
<인터뷰> 이종열(정형외과 전문의) : "10년 전만 해도 60,70대가 많으셨는데 요즘은 80대 환자도 굉장히 많이 늘었고 앞으로 많이 늘 추세라고 생각하고 있습니다."
노인 환자는 대부분 만성질환을 서너 개씩 갖고 있어서 치료비와 약제비가 많이 들고, 요양서비스 비용 등 진료비 외의 지출도 많습니다.
이 때문에 2020년이면 건강보험 진료비는 111조 원, 정부 지출을 합한 국민의료비는 251조 원까지 늘어나 현재의 3배에 이를 것으로 추산됩니다.
결론적으로 생산인구가 계속 주는 상황에서 현재의 건강보험 재정구조로는 급격한 의료비 상승을 지탱할 수 없다는 얘기입니다.
이미 고령화를 겪은 일본도 의료 소비자의 보험료를 큰 폭으로 올려서 보험제도를 개혁하고 있습니다.
<인터뷰> 장영식(박사/한국보건사회연구원) : "현재의 재원조달 방식으로는 감당할 수 없기 때문에 보험료 인상이나 조세부담 등과 같은 근본적인 대책이 요구되는 상황입니다."
특히 어떤 형태로든 개인의 비용부담이 증가할 수밖에 없어서 보험 제도 개혁을 위한 사회적 공감대 형성이 시급한 과제가 되고 있습니다.
KBS 뉴스 한승복입니다.
-
-

이충헌 기자 chleemd@kbs.co.kr
이충헌 기자의 기사 모음 -

한승복 기자 seungbok@kbs.co.kr
한승복 기자의 기사 모음
-
이 기사가 좋으셨다면
-
좋아요
0
-
응원해요
0
-
후속 원해요
0
















이 기사에 대한 의견을 남겨주세요.